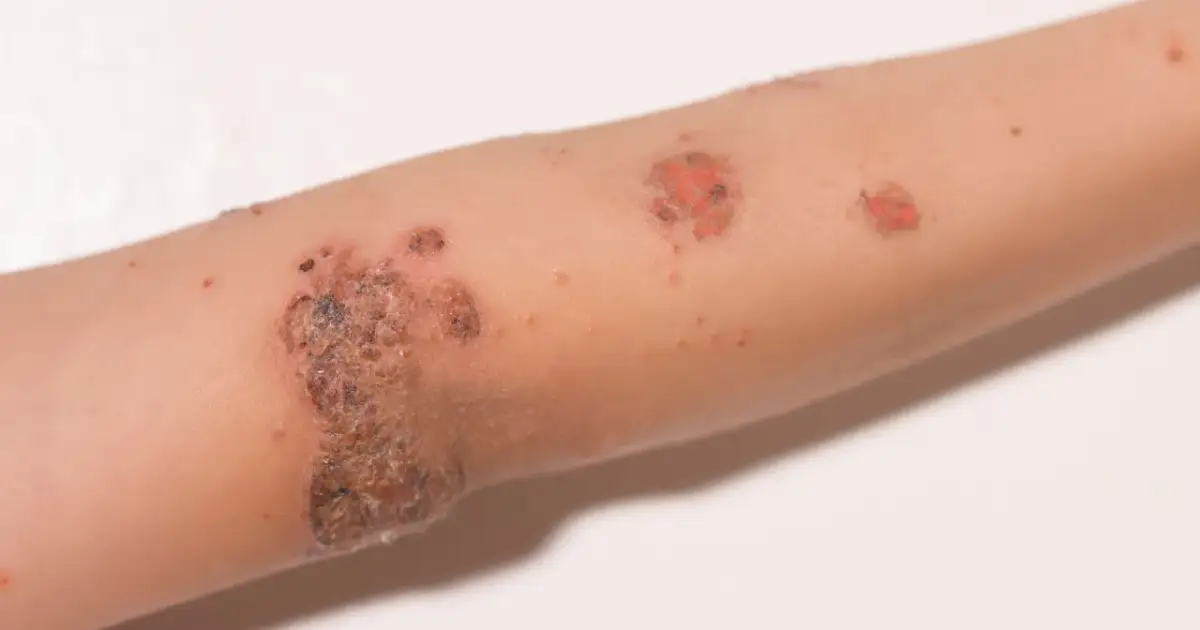
Liszaj u dziecka najczęściej oznacza jedną z kilku różnych chorób zapalnych skóry, a nie jeden konkretny problem. Najważniejsze jest szybkie rozróżnienie, czy zmiana wygląda jak liszaj płaski, liszaj nitidus, liszaj prosty przewlekły, czy raczej jak liszajec zakaźny albo zwykły wyprysk. Poniżej wyjaśniam, jak te zmiany wyglądają, co może je nasilać i kiedy warto od razu pokazać skórę lekarzowi.
Najważniejsze rzeczy, które warto wiedzieć o zmianach liszajowych u dziecka
- „Liszaj” to potoczne określenie kilku różnych chorób skóry, więc sama nazwa nie wystarcza do rozpoznania.
- Liszaj płaski u dzieci występuje rzadko, a częściej spotyka się lżejsze lub mylące podobne zmiany, na przykład liszaj nitidus.
- Typowe objawy to świąd, grudki, plamy, czasem zmiany w jamie ustnej, na paznokciach lub w okolicy narządów płciowych.
- Rozpoznanie opiera się głównie na badaniu skóry, a w trudniejszych przypadkach na biopsji.
- Leczenie zależy od rozpoznania, ale często obejmuje emolienty, miejscowe leki przeciwzapalne i unikanie drażnienia skóry.
- Gorączka, sączenie, miodowe strupy, ból lub szybkie szerzenie się zmian wymagają szybkiej konsultacji.
Gdy liszaj u dziecka nie oznacza jednej choroby
W praktyce rodzice bardzo często używają słowa „liszaj” na każdą uporczywą zmianę skórną, która swędzi, łuszczy się albo wygląda niepokojąco. I właśnie tu zaczyna się najczęstsza pomyłka: pod tą nazwą mogą kryć się zupełnie różne jednostki, które leczy się inaczej. Dla mnie to pierwszy sygnał, że trzeba patrzeć nie na nazwę, tylko na wygląd, lokalizację i to, czy dziecko jest ogólnie chore.
Najczęściej w grę wchodzą: liszaj płaski, liszaj nitidus, liszaj prosty przewlekły, liszajec zakaźny albo wyprysk z przeczosami. To ważne rozróżnienie, bo część z tych zmian jest niezakaźna i związana ze stanem zapalnym skóry, a część ma podłoże bakteryjne i może się przenosić. Jeśli więc ktoś mówi tylko „to liszaj”, ja od razu dopytuję: jak wygląda, gdzie jest i od kiedy trwa. Dzięki temu szybciej da się wybrać właściwy kierunek działania, a dalej przechodzę do tego, po czym je rozpoznać.
Jak wyglądają najczęstsze zmiany i po czym je odróżnić
| Rozpoznanie | Jak zwykle wygląda | Gdzie najczęściej się pojawia | Co jest charakterystyczne |
|---|---|---|---|
| Liszaj płaski | Drobnopłatkowe lub grudkowe zmiany, często fioletowawe, płaskie na szczycie i bardzo swędzące | Nadgarstki, kostki, podudzia, przedramiona, czasem jama ustna | Może zostawiać ciemniejsze przebarwienia po ustąpieniu i bywa symetryczny |
| Liszaj nitidus | Maleńkie, gładkie, skórnobarwne grudki zebrane w skupiska | Przedramiona, grzbiety rąk, brzuch, klatka piersiowa, czasem okolice narządów płciowych | Bywa mało objawowy albo tylko lekko swędzący, przez co łatwo go przeoczyć |
| Liszaj prosty przewlekły | Jedno lub kilka zgrubiałych, suchych ognisk z wyraźną skórą „pogrubioną” od drapania | Miejsca, które dziecko stale trze lub drapie | To często efekt błędnego koła: świąd, drapanie, jeszcze większy świąd |
| Liszajec zakaźny | Czerwone zmiany, pęcherzyki, nadżerki i miodowo-żółte strupy | Twarz, okolice nosa i ust, ręce, nogi | Jest zakaźny i może się szerzyć na innych domowników |
| Wyprysk atopowy lub kontaktowy | Czerwone, suche, swędzące plamy, czasem sączące | Policzki, zgięcia łokci i kolan, dłonie, szyja | Często współistnieje z suchością skóry i nawrotami po kontakcie z drażniącym czynnikiem |
Najbardziej mylące bywają liszaj płaski i liszaj nitidus, bo oba należą do grupy chorób zapalnych i mogą wyglądać jak drobna, uporczywa wysypka. Z kolei miodowe strupy, sączenie i szybkie rozsiewanie zmian bardziej podpowiadają liszajec niż klasyczny liszaj. Tę różnicę warto zapamiętać, bo dalej to właśnie ona decyduje o leczeniu.
Skąd bierze się liszaj płaski i kiedy trzeba szukać przyczyny
Przy liszaju płaskim nie ma jednej prostej przyczyny. Najczęściej chodzi o reakcję układu odpornościowego, który zaczyna nadmiernie atakować własne komórki skóry. U dzieci choroba występuje rzadko, a dokładny wyzwalacz często pozostaje nieuchwytny, więc nie zawsze da się wskazać jeden konkretny powód.
To, co realnie może nasilać zmiany, to drażnienie skóry, drapanie, tarcie ubrań, a czasem także niektóre leki. W przypadku dzieci nie zakładam z góry, że winna jest dieta, higiena albo „alergia na wszystko” - takie uproszczenia zwykle bardziej mylą niż pomagają. Jeśli zmiany pojawiają się po rozpoczęciu nowego leku, po infekcji albo w miejscu urazu skóry, warto powiedzieć o tym lekarzowi. Ten sam trop przydaje się też wtedy, gdy wysypka nie chce się wyciszyć mimo dobrego nawilżania i ostrożnej pielęgnacji, bo wtedy przechodzimy do diagnostyki.
Jak lekarz rozpoznaje problem i kiedy wystarcza samo badanie skóry
W wielu przypadkach dermatolog rozpoznaje zmiany po samym wyglądzie skóry. Jeśli obraz jest typowy, nie trzeba od razu wykonywać badań dodatkowych. Gdy jednak zmiany są nietypowe, długotrwałe, bolesne albo zajmują błony śluzowe, paznokcie czy skórę głowy, lekarz może zaproponować biopsję, czyli pobranie małego wycinka do oceny pod mikroskopem.
Ja zwracam szczególną uwagę na kilka elementów: czy zmiany są symetryczne, czy bardzo swędzą, czy zostawiają przebarwienia i czy pojawiają się w miejscach typowych dla lichen planus, takich jak nadgarstki, kostki, podudzia albo jama ustna. Jeśli dziecko ma białe, siateczkowate smugi w ustach, owrzodzenia, ból przy jedzeniu albo problemy z paznokciami, nie czekałbym tygodniami na samoistną poprawę. W takich sytuacjach rozpoznanie warto potwierdzić wcześniej, bo od niego zależy dobór leczenia i to, czy trzeba dołączyć także stomatologa lub lekarza rodzinnego.
Leczenie i pielęgnacja, które realnie pomagają
W łagodniejszych postaciach skórnych zmiany potrafią wygasać samoistnie, ale to nie znaczy, że trzeba zostawić dziecko bez wsparcia. Najpierw dbam o barierę skóry: regularne emolienty, krótkie letnie kąpiele, delikatne środki myjące bez zapachu i ograniczenie drapania robią więcej, niż wielu rodziców się spodziewa. Jeśli skóra jest sucha i podrażniona, samo odstawienie drażniących produktów często wyraźnie zmniejsza świąd.
Gdy objawy są wyraźniejsze, lekarz może zalecić leczenie przeciwzapalne. Najczęściej są to miejscowe kortykosteroidy, a w delikatnych okolicach, takich jak twarz czy okolice intymne, czasem inhibitory kalcyneuryny. Przy rozleglejszych zmianach bywa rozważana fototerapia, zwykle wykonywana 2-3 razy w tygodniu przez kilka tygodni, ale to opcja dla wybranych przypadków, nie dla każdej wysypki. W zmianach w jamie ustnej ważna jest też łagodna higiena, miękka szczoteczka i unikanie produktów, które szczypią lub nasilają pieczenie.
Najważniejsze ograniczenie jest proste: nie warto leczyć „liszaja” na własną rękę przez długi czas, bo przy różnych rozpoznaniach potrzebne są różne leki. To właśnie tutaj często oddziela się zwykła pielęgnacja od realnie skutecznego leczenia, a kolejnym krokiem jest szybkie wychwycenie sygnałów alarmowych.
Kiedy trzeba działać szybciej niż czekać
Są sytuacje, w których obserwacja w domu nie wystarcza. Jeśli zmiany zaczynają sączyć, pokrywają się miodowo-żółtymi strupami, szybko się szerzą albo dziecko ma gorączkę, trzeba myśleć o zakażeniu, nie o „typowym liszaju”. To samo dotyczy bólu, pęknięć skóry, wyraźnego obrzęku i sytuacji, w której dziecko budzi się w nocy z powodu świądu.
- Pilna konsultacja jest potrzebna, gdy zmiany są bolesne, ropne albo bardzo szybko się rozsiewają.
- Szybka wizyta jest wskazana, jeśli pojawiają się owrzodzenia w jamie ustnej, trudność w jedzeniu lub połykaniu.
- Kontroli lekarskiej wymaga też sytuacja, gdy zmiany zajmują paznokcie, skórę głowy lub okolice intymne.
- Nie zwlekaj, jeśli domownicy zaczynają mieć podobne objawy, bo wtedy bardziej prawdopodobne jest zakażenie niż liszaj płaski.
W praktyce taka selekcja objawów oszczędza czasu i niepotrzebnych prób leczenia „na ślepo”. Jeśli obraz jest niejasny, lepiej pokazać skórę wcześniej niż liczyć, że zniknie sama, bo przy niektórych chorobach każdy tydzień zwłoki tylko utrudnia sprawę.
Co zapamiętać, gdy zmiany skórne wracają
Nawracające zmiany skórne u dziecka najłatwiej opanować wtedy, gdy od początku traktuje się je jak problem diagnostyczny, a nie tylko estetyczny. Warto robić zdjęcia zmian w dobrym świetle, zapisywać, po czym się nasilają, i notować nowe leki, kosmetyki albo infekcje z ostatnich tygodni. Taka prosta obserwacja często daje lekarzowi więcej niż ogólny opis typu „to chyba liszaj”.
Jeśli skóra dziecka ma tendencję do przesuszania się, dobrze sprawdza się regularna, spokojna pielęgnacja bez zapachów i bez agresywnego mycia. Przy podejrzeniu liszaja płaskiego lub podobnych zmian najważniejsze jest jednak potwierdzenie rozpoznania, bo dopiero wtedy wiadomo, czy wystarczy pielęgnacja, czy potrzebny jest lek przeciwzapalny, kontrola stomatologiczna albo dalsza diagnostyka dermatologiczna.
Właśnie dlatego przy takich zmianach stawiam na prostą zasadę: najpierw trafne rozpoznanie, potem dopasowane leczenie, a dopiero na końcu cierpliwa pielęgnacja podtrzymująca efekt. To zwykle daje najlepszy rezultat i najmniej niepotrzebnych nawrotów.