Rak skóry najczęściej zaczyna się niepozornie: od guzka, ranki, strupeczka albo znamienia, które po prostu wygląda inaczej niż wcześniej. W tym tekście pokazuję, jak odróżnić zmiany wymagające szybkiej konsultacji od tych, które zwykle nie są groźne, jak przebiega diagnostyka i na czym realnie polega leczenie. Dorzucam też praktyczne zasady ochrony przed UV, bo to właśnie one najczęściej robią największą różnicę.
Najważniejsze sygnały, które powinny skłonić do szybkiej konsultacji
- Nowa zmiana na skórze, która rośnie, krwawi, swędzi albo nie chce się zagoić.
- Perłowy, błyszczący guzek, łuszcząca się płytka lub twardy czerwony guzek to objawy, których nie warto ignorować.
- Zmiana znamienia w kolorze, kształcie lub wielkości jest ważniejsza niż sam wygląd „na pierwszy rzut oka”.
- Biopsja i histopatologia są potrzebne wtedy, gdy lekarz chce potwierdzić rozpoznanie bez zgadywania.
- Leczenie najczęściej zaczyna się od chirurgicznego usunięcia zmiany, a przy bardziej złożonych przypadkach wchodzi radioterapia, terapia miejscowa albo immunoterapia.
- UV i solarium wyraźnie zwiększają ryzyko, dlatego profilaktyka codzienna naprawdę ma sens.
Czym jest rak skóry i które postacie pojawiają się najczęściej
W praktyce pod pojęciem raka skóry kryje się kilka różnych nowotworów wywodzących się z komórek naskórka lub jego struktur. Najczęściej spotyka się raka podstawnokomórkowego i kolczystokomórkowego, a znacznie groźniejszą, choć mniej częstą postacią jest czerniak. Według Narodowego Portalu Onkologicznego rak podstawnokomórkowy odpowiada za około 75-80% rozpoznań raków skóry, co dobrze pokazuje, jak duża część problemu dotyczy zmian rozwijających się powoli, ale wciąż wymagających leczenia.
Z mojego punktu widzenia najważniejsze jest to, że nie każdy nowotwór skóry zachowuje się tak samo. Jedne zmiany rosną miejscowo i niszczą tkanki wokół, inne szybciej dają przerzuty, a jeszcze inne długo wyglądają jak niegroźne znamię. Dlatego sama nazwa choroby nie wystarcza - trzeba wiedzieć, z jakim typem ma się do czynienia.
| Typ zmiany | Jak zwykle wygląda | Co ma znaczenie praktyczne |
|---|---|---|
| Rak podstawnokomórkowy | Perłowy, błyszczący guzek, czasem ranka lub strupek, który wraca | Rośnie wolno, ale może niszczyć skórę, chrząstki i kości w okolicy zmiany |
| Rak kolczystokomórkowy | Twardy, czerwony lub łuszczący się guzek, bywa bolesny i owrzodziały | Wymaga szybszej oceny, bo łatwiej nacieka okoliczne tkanki |
| Czerniak | Znamię lub nowa plamka, która zmienia kształt, kolor albo wielkość | Najgroźniejsza postać, bo częściej daje przerzuty |
| Rak z komórek Merkla | Szybko rosnący, twardy guzek lub naciek, zwykle czerwony albo fioletowy | Rzadki, ale agresywny, dlatego nie można go obserwować zbyt długo |
W praktyce łączy je jedno: zaczynają się w skórze i często długo wyglądają jak zwykła zmiana dermatologiczna. To prowadzi naturalnie do najważniejszego pytania - po czym odróżnić coś niepokojącego od zwykłego podrażnienia.
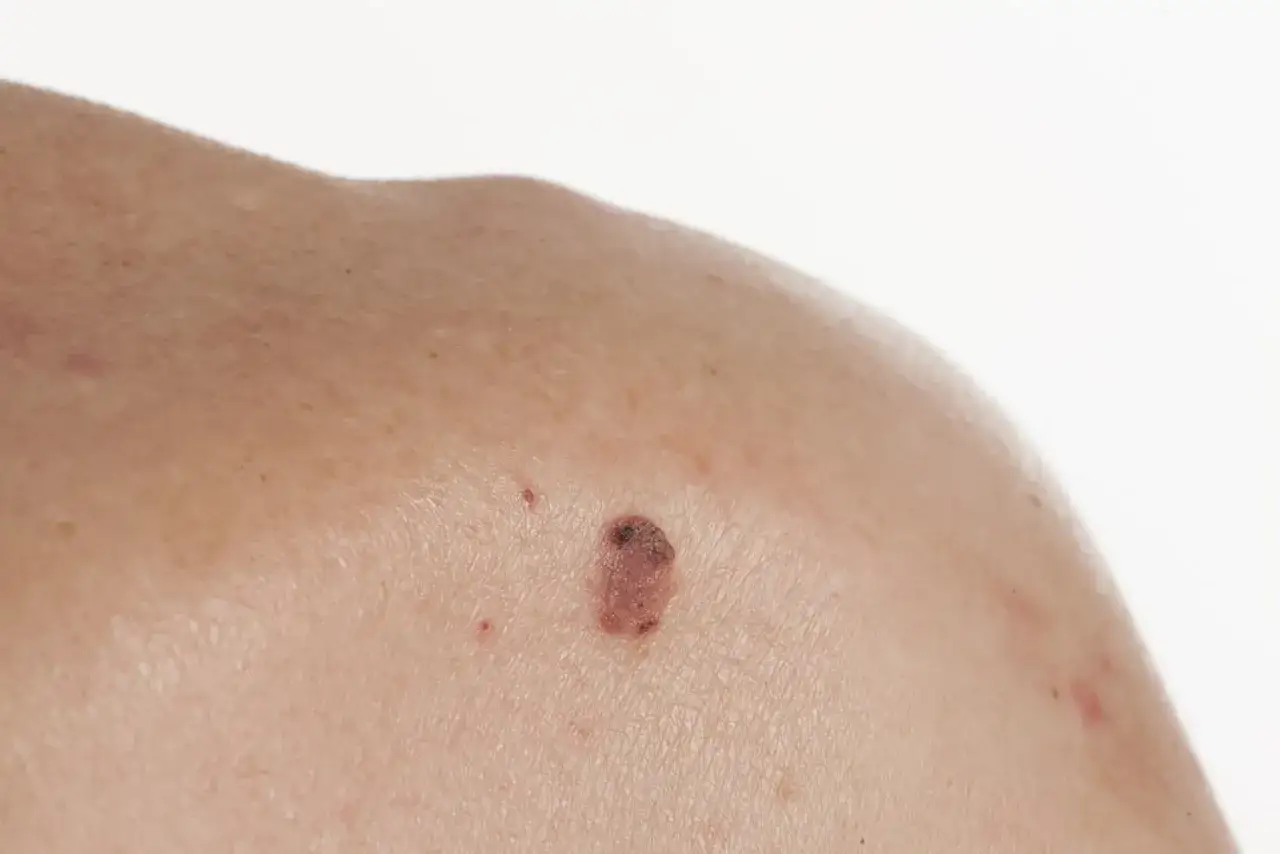
Jak wyglądają zmiany, których nie wolno przeczekać
Największy błąd, jaki widzę w podejściu do takich zmian, to czekanie, aż „same znikną”. W przypadku nowotworów skóry czas działa przeciwko pacjentowi, a nie na jego korzyść. Niepokój powinny budzić przede wszystkim zmiany, które utrzymują się tygodniami, rosną, krwawią, swędzą albo po odpadnięciu strupa wracają w tym samym miejscu.
- Nie gojąca się ranka, nawet jeśli wygląda niewinnie.
- Perłowy lub błyszczący guzek, szczególnie na twarzy, nosie, uszach lub wargach.
- Twarda, łuszcząca się zmiana, która łatwo pęka albo robi się owrzodziała.
- Strup, który odrasta albo nawraca po pozornym zagojeniu.
- Znamię zmieniające się w czasie - większe, ciemniejsze, nierówne, asymetryczne.
- Zmiana bolesna, swędząca lub krwawiąca, zwłaszcza jeśli wcześniej nie dawała żadnych objawów.
Przy czerniaku dobrze sprawdza się prosta reguła ABCDE: asymetria, nierówny brzeg, różne kolory, średnica zwykle powyżej 6 mm i ewolucja, czyli zmiana w czasie. To nie jest test „na pewno mam albo nie mam raka”, tylko praktyczny filtr, który pomaga wyłapać zmiany wymagające oceny specjalisty. Dla mnie szczególnie ważne jest właśnie słowo ewolucja - jeśli znamię wygląda inaczej niż miesiąc czy dwa miesiące temu, nie warto z tym dyskutować przed lustrem.
Mayo Clinic zwraca uwagę, że oprócz widocznej zmiany mogą pojawić się też świąd i ból wokół guzka lub znamienia, a to dodatkowo wzmacnia potrzebę konsultacji. Taki zestaw objawów zwykle nie kończy się obserwacją „na próbę”, tylko przechodzi do diagnostyki.
Jak przebiega diagnostyka u dermatologa i onkologa
Rozpoznanie zaczyna się od oglądania skóry, ale na tym nie powinno się kończyć. Sam fakt, że zmiana jest „mała” albo „nie wygląda groźnie”, niewiele znaczy. W praktyce liczy się badanie dermatologiczne, dermatoskopia i - jeśli pojawia się cień wątpliwości - biopsja. To właśnie histopatologia rozstrzyga, z czym naprawdę mamy do czynienia.
| Etap | Po co się go robi | Co zwykle oznacza dla pacjenta |
|---|---|---|
| Wywiad i oglądanie skóry | Lekarz pyta o czas trwania zmiany, tempo wzrostu, krwawienie, świąd i czynniki ryzyka | To szybkie badanie, ale pozwala ustawić dalszy kierunek |
| Dermatoskopia | Umożliwia dokładniejsze obejrzenie struktur w obrębie zmiany | Jest bezbolesna i pomaga odróżnić część zmian łagodnych od podejrzanych |
| Biopsja | Pobiera fragment lub całość zmiany do oceny pod mikroskopem | To najważniejszy krok, gdy trzeba potwierdzić lub wykluczyć nowotwór |
| Badanie histopatologiczne | Ostatecznie określa typ zmiany i stopień złośliwości | Na tej podstawie dobiera się leczenie |
| Badania obrazowe | Sprawdzają, czy choroba nie szerzy się głębiej lub dalej | Są częściej potrzebne przy bardziej zaawansowanych przypadkach |
Ważna rzecz, o której warto pamiętać: nie da się wiarygodnie odróżnić wszystkich zmian skórnych „na oko”. Ja traktuję to bardzo prosto - jeśli zmiana budzi wątpliwości, to nie jest materiał na domowe zgadywanie, tylko na diagnostykę. To właśnie ona decyduje o tym, czy problem kończy się na niewielkim zabiegu, czy wymaga szerszego leczenia.
Jakie leczenie stosuje się najczęściej i od czego zależy wybór metody
Podstawą leczenia jest zwykle usunięcie zmiany, bo to daje największą szansę na trwałe wyleczenie. Przy wielu rakach skóry chirurgia pozostaje pierwszym wyborem, a dalsze postępowanie zależy od typu nowotworu, jego wielkości, głębokości, lokalizacji, a także od tego, czy jest to zmiana pierwotna czy nawrót. W okolicach twarzy ważne są nie tylko wynik onkologiczny, ale też oszczędzenie zdrowej tkanki i późniejszy efekt estetyczny.
| Metoda | Kiedy ma sens | Co warto wiedzieć |
|---|---|---|
| Chirurgiczne wycięcie | Najczęściej przy zmianach zlokalizowanych miejscowo i możliwych do całkowitego usunięcia | To najczęstsza i najbardziej podstawowa metoda leczenia |
| Operacja Mohsa | Gdy trzeba oszczędzić jak najwięcej zdrowej tkanki, zwłaszcza na twarzy, w okolicy nosa, uszu czy powiek | Jest ceniona przy zmianach nawrotowych i tam, gdzie liczy się precyzja |
| Radioterapia | Gdy operacja nie jest najlepszym wyborem albo potrzebne jest leczenie uzupełniające | Bywa używana szczególnie przy wybranych lokalizacjach i sytuacjach klinicznych |
| Leczenie miejscowe | Przy niektórych zmianach powierzchownych | W tej grupie mieszczą się preparaty nakładane na skórę, np. z 5-FU, stosowane zgodnie z zaleceniem lekarza |
| Fototerapia i leczenie systemowe | W bardziej złożonych lub zaawansowanych przypadkach | W grę wchodzi immunoterapia, chemioterapia lub inne leczenie celowane, zależnie od typu nowotworu |
W praktyce najważniejsze nie jest samo „czy da się leczyć”, tylko jak wcześnie zmiana zostanie wykryta. Im wcześniej trafia do diagnostyki, tym większa szansa, że wystarczy prostszy zabieg i krótsza rekonwalescencja. To szczególnie ważne w obszarach odsłoniętych, gdzie każdy dodatkowy centymetr ma znaczenie także estetyczne.
Co realnie zmniejsza ryzyko zachorowania i nawrotu
Profilaktyka nowotworów skóry nie jest skomplikowana, ale wymaga konsekwencji. Najsilniejszy czynnik ryzyka to promieniowanie UV, dlatego pierwsza linia obrony zaczyna się od codziennych nawyków, a nie od pojedynczego sezonowego zakupu kremu. Z mojego doświadczenia najwięcej daje połączenie trzech rzeczy: cień, odzież i filtr.
- Unikaj słońca w godzinach 10:00-16:00, kiedy promieniowanie jest najsilniejsze.
- Stosuj filtr SPF 30 lub wyższy i dokładaj go ponownie mniej więcej co 2 godziny oraz po kąpieli czy intensywnym wysiłku.
- Noś ubrania ochronne: kapelusz z szerokim rondem, okulary z filtrem UV i rzeczy zakrywające ramiona oraz nogi.
- Nie korzystaj z solarium ani lamp opalających.
- Oglądaj swoją skórę regularnie, najlepiej raz w miesiącu, zwracając uwagę także na plecy, skórę głowy, dłonie, stopy i okolice paznokci.
- Reaguj na nowe lub zmieniające się znamiona, zamiast czekać, aż „się uspokoją”.
Warto pamiętać, że nie każdy nowotwór skóry rozwija się wyłącznie na twarzy czy ramionach. Zmiany pojawiają się też na plecach, skórze głowy, pod paznokciami, na dłoniach, stopach, a czasem nawet w miejscach, które zwykle nie kojarzą się z ekspozycją na słońce. Dlatego samo „nie opalam się” nie wystarczy - potrzebna jest także uważność na całą powierzchnię skóry.
Po leczeniu skóra dalej wymaga obserwacji
Po zakończeniu leczenia nie zamykałbym tematu jednym zdaniem „wszystko usunięte, więc po sprawie”. Skóra po takim epizodzie wymaga regularnej kontroli, a plan wizyt ustala lekarz w zależności od typu nowotworu, marginesów wycięcia i ryzyka nawrotu. Najważniejsze jest to, żeby nie gubić nowych zmian między kolejnymi kontrolami.
- Przeglądaj skórę regularnie i porównuj miejsca, które wcześniej już były obserwowane.
- Zwracaj uwagę na bliznę po wycięciu, bo to właśnie tam czasem pojawia się nawrót.
- Nie bagatelizuj nowych guzków, strupów, przebarwień ani pękających ognisk w tej samej okolicy.
- Traktuj ochronę przed UV jako stały nawyk, nie tylko jako sezonowy dodatek.
- Jeśli masz większe ryzyko, trzymaj się harmonogramu kontroli bez przesuwania wizyty „na później”.
Najprościej ujmując: rak skóry jest jednym z tych nowotworów, w których szybka reakcja naprawdę zmienia przebieg całej historii. Im wcześniej zmiana trafi do oceny specjalisty, tym większa szansa na prostsze leczenie, lepszy efekt estetyczny i mniejsze ryzyko powikłań. Jeśli skóra wysyła sygnały ostrzegawcze, nie warto ich tłumić codziennym przyzwyczajeniem do „przeczekania”.