W praktyce zwracam uwagę przede wszystkim na to, że liszaj twardzinowy, czyli twardzina ograniczona, nie jest jedynie zmianą „na skórze”. To przewlekły proces zapalny o tle autoimmunologicznym, który może przechodzić w włóknienie, dawać świąd lub ból i zostawiać trwały ślad, jeśli zacznie obejmować głębsze warstwy. W tym tekście pokazuję, jak wygląda choroba, jak lekarz ją potwierdza, czym leczy się zmiany powierzchowne i kiedy warto działać szybciej.
Najważniejsze informacje o twardzinie ograniczonej w kilku punktach
- Choroba zwykle dotyczy skóry i tkanek podskórnych, a nie narządów wewnętrznych, dlatego nie jest tym samym co twardzina układowa.
- Zmiany często zaczynają się od różowej, czerwonej albo sinofioletowej plamy, a potem twardnieją i zmieniają kolor.
- Rozpoznanie opiera się głównie na badaniu dermatologicznym, czasem potrzebna jest biopsja lub MRI.
- Leczenie zależy od głębokości i aktywności zmian, od terapii miejscowej po fototerapię i leczenie ogólne.
- Im wcześniej wdroży się terapię, tym większa szansa na ograniczenie zaników, przykurczów i trwałych deformacji.
- W codziennej pielęgnacji liczy się delikatność, obserwacja zmian i unikanie samodzielnego drażnienia ognisk.
Czym jest twardzina ograniczona i dlaczego nie myli się jej z postacią układową
Twardzina ograniczona należy do grupy twardzin, ale w przeciwieństwie do postaci układowej zwykle dotyczy skóry, tkanki podskórnej, a czasem także mięśni, stawów lub kości pod zmianą. To ważne rozróżnienie, bo w wariancie ograniczonym nie dochodzi typowo do uszkodzenia płuc, serca, nerek czy przewodu pokarmowego, które budzą największy niepokój w twardzinie układowej. Właśnie dlatego rokowanie, tempo diagnostyki i dobór leczenia wyglądają inaczej.
Najczęściej chodzi o dobrze odgraniczone ognisko zapalne, które z czasem twardnieje i włóknieje. Ja zwykle tłumaczę pacjentom, że problem nie polega wyłącznie na wyglądzie zmiany, ale na tym, co dzieje się pod spodem. Jeśli proces zostanie zatrzymany wcześnie, skóra ma większą szansę na ograniczenie trwałych zaników. To prowadzi wprost do pytania, jak taka zmiana wygląda w praktyce.
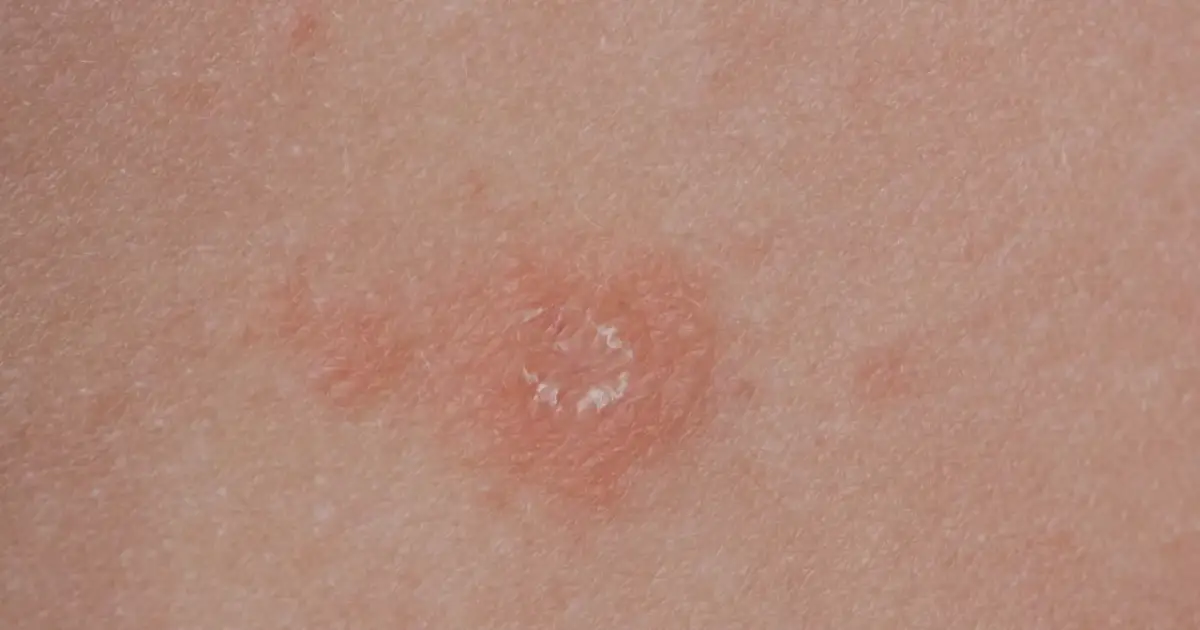
Jak wyglądają zmiany skórne i jakie dają objawy
Zmiany zwykle zaczynają się od różowej, czerwonej albo sinofioletowej plamy. Z czasem środek ogniska robi się twardszy, błyszczący, porcelanowy lub kości słoniowej, a obrzeże może pozostać aktywne i lekko zaczerwienione. W tej fazie skóra bywa napięta, swędzi, piecze albo boli przy ucisku.
- Świąd lub tkliwość w aktywnym ognisku, szczególnie gdy stan zapalny nadal trwa.
- Stwardnienie i pogrubienie skóry, które z czasem daje wrażenie „przyklejenia” skóry do głębszych tkanek.
- Przebarwienie albo odbarwienie po wyciszeniu aktywnej fazy, często z wyraźnym odcięciem od zdrowej skóry.
- Zanik tkanki tłuszczowej, a w głębszych postaciach także mięśni i innych struktur podskórnych.
- Łysienie bliznowaciejące, jeśli zmiana obejmuje owłosioną skórę głowy.
- Ból i ograniczenie ruchu, gdy ognisko przebiega nad stawem albo schodzi głębiej.
Jeśli zmiana pojawia się na twarzy, skórze głowy albo w okolicy stawu, problem przestaje być wyłącznie estetyczny. Może wpływać na mimikę, żucie, ruchomość lub symetrię ciała. Właśnie dlatego warto znać różne postacie choroby, bo każda zachowuje się trochę inaczej.
Jakie są postacie choroby i czym różnią się w praktyce
W praktyce rozpoznanie konkretnej postaci mówi lekarzowi więcej niż sam kolor skóry. Inaczej traktuje się pojedynczą płytkę, inaczej wiele ognisk rozsianych po ciele, a jeszcze inaczej liniowe pasmo na twarzy lub kończynie. Poniżej zestawiam najczęstsze warianty, bo to właśnie one najczęściej decydują o tempie diagnostyki i wyborze leczenia.
| Postać | Jak zwykle wygląda | Dlaczego ma znaczenie |
|---|---|---|
| Plackowata | Pojedyncze lub nieliczne owalne ogniska, najczęściej na tułowiu lub kończynach | Bywa łagodniejsza i częściej odpowiada na leczenie miejscowe lub fototerapię |
| Rozsiana | Wiele ognisk w kilku okolicach ciała | Wymaga uważniejszej kontroli, bo łatwiej przeoczyć aktywność i rozszerzanie zmian |
| Linijna | Pasmo lub linia, często na kończynie albo twarzy, czasem wzdłuż linii Blaschko | Może schodzić głębiej i zaburzać ruch, wzrost lub symetrię twarzy |
| Głęboka lub pansklerotyczna | Obejmuje tkankę podskórną, powięź, mięśnie, czasem kości | To postacie najbardziej obciążające funkcjonalnie, zwykle wymagające leczenia ogólnego |
Najprostsza granica praktyczna brzmi tak: im głębiej i im szerzej sięga proces, tym większe ryzyko trwałych następstw. To właśnie dlatego w twardzinie ograniczonej tak ważna jest nie tylko nazwa postaci, ale też jej aktywność i głębokość. A kiedy już wiemy, jak choroba się prezentuje, trzeba zadać pytanie o przyczynę.
Skąd się bierze i kto jest bardziej narażony
Przyczyna nie jest do końca poznana. Najpewniej chodzi o nieprawidłową reakcję układu odpornościowego, która uruchamia stan zapalny i nadmierne odkładanie kolagenu w skórze. U części osób choroba pojawia się po urazie, infekcji, radioterapii albo innym obciążeniu, ale nie zawsze da się znaleźć jeden konkretny wyzwalacz. Choroba nie jest zakaźna, więc nie przenosi się przez kontakt, kosmetyki ani zabiegi pielęgnacyjne.
Ja zwykle zwracam też uwagę na tło autoimmunologiczne. Ryzyko bywa większe u osób, które same albo w rodzinie mają inne choroby o takim mechanizmie. To nie jest twarda reguła, ale ważna wskazówka, szczególnie gdy zmiana nie pasuje do zwykłej blizny, otarcia czy przebarwienia po stanie zapalnym. Jeśli obraz jest podejrzany, kolejnym krokiem staje się diagnostyka.
Jak dermatolog potwierdza rozpoznanie
Rozpoznanie zaczyna się od badania skóry i rozmowy o tym, jak długo zmiana trwa, czy rośnie, swędzi, boli albo zmienia kolor. Jeśli obraz jest typowy, dermatolog często rozpoznaje chorobę już klinicznie. Gdy sytuacja jest niejednoznaczna, przydaje się biopsja, czyli pobranie niewielkiego wycinka do oceny pod mikroskopem.
- Biopsja pomaga potwierdzić rozpoznanie i ocenić, jak głęboko sięga proces.
- Badania krwi mogą wspierać ocenę, ale same nie przesądzają o chorobie.
- MRI bywa potrzebne przy zmianach głębokich, nad stawami albo na twarzy.
Warto pamiętać, że dodatnie ANA nie oznaczają automatycznie twardziny układowej, a prawidłowe wyniki też nie wykluczają morphei. Dlatego najważniejszy pozostaje obraz kliniczny i ocena głębokości zmian. To naturalnie prowadzi do leczenia, bo właśnie tutaj typ choroby robi największą różnicę.
Jak wygląda leczenie i dlaczego nie ma jednego schematu dla wszystkich
Nie ma jednej terapii dla każdego, bo inaczej leczy się pojedynczą powierzchowną plamę, a inaczej postać linijną z zajęciem tkanek głębiej położonych. Cel leczenia jest jednak wspólny: zatrzymać aktywność zapalną, zahamować włóknienie i zmniejszyć ryzyko blizn, przykurczów oraz asymetrii. W praktyce liczy się też czas, bo najlepsze efekty zwykle daje wdrożenie terapii możliwie wcześnie.
- Zmiany powierzchowne często leczy się miejscowo, na przykład glikokortykosteroidem, takrolimusem, kalcypotriolem albo imikwimodem.
- Fototerapia może zmiękczać skórę i działać przeciwzapalnie; przy głębszych zmianach rozważa się UVA1 lub PUVA, a przy płytszych bywa pomocny NB-UVB.
- Zmiany bardziej aktywne, rozległe lub głębokie wymagają leczenia ogólnego, najczęściej metotreksatem, czasem łączonym na start z glikokortykosteroidami.
- W opornych przypadkach lekarz może sięgnąć po mykofenolan mofetylu lub inne leczenie specjalistyczne.
W praktyce terapia bywa długoterminowa. Nie liczy się jej w dniach, tylko zwykle w miesiącach, a w cięższych postaciach nawet w latach. To nie jest powód do zniechęcenia, lecz przypomnienie, że tej choroby nie gasi się jedną maścią. Jeśli leczenie zadziała wcześnie, łatwiej ograniczyć trwałe ślady i późniejsze zabiegi naprawcze. Właśnie dlatego tak dużo zależy od codziennego postępowania.
Jak dbać o skórę na co dzień i czego nie robić na własną rękę
Skóra w aktywnej morfei nie lubi agresji. Stawiam na delikatne mycie, emolienty i ochronę przed tarciem, bo ciągłe drażnienie ogniska nie pomaga, a czasem tylko podbija stan zapalny. Jeśli zmiana przebiega nad stawem, rehabilitacja ma sens, ale powinna być dobrana ostrożnie, bo zbyt intensywny ucisk lub uraz nie są dobrym pomysłem.
- Nie trzeć zmiany rękawicą, peelingiem ani mocnym masażem.
- Nie stosować silnych maści steroidowych bez zaleceń lekarza i nie przedłużać ich samodzielnie.
- Obserwować kolor, twardość i wielkość ogniska, najlepiej porównując zdjęcia raz w miesiącu.
- Po wyciszeniu choroby dopiero wtedy rozmawiać o zabiegach poprawiających wygląd bliznowatych lub zanikowych śladów.
- Przy zmianach na twarzy, skórze głowy albo przy ograniczeniu ruchu nie odkładać wizyty.
To właśnie tutaj łączy się medycyna z estetyką: najpierw trzeba zatrzymać proces chorobowy, dopiero potem myśleć o poprawie śladu, jaki zostawił na skórze. Z takiej perspektywy łatwiej też zrozumieć, kiedy potrzebna jest szybka konsultacja.
Co warto zrobić, zanim zmiana zostawi trwały ślad
Największą różnicę robi czas. Im wcześniej dermatolog zobaczy zmianę, tym większa szansa, że uda się zatrzymać aktywną fazę, zanim dojdzie do przykurczu, zaniku tkanki albo deformacji twarzy czy kończyny. Jeśli pojawia się ból, szybkie szerzenie ogniska, ograniczenie ruchu, łysienie bliznowaciejące, trudność w żuciu, objawy oczne albo dolegliwości sugerujące głębsze zajęcie tkanek, konsultacja powinna być pilna.
Ja patrzę na tę chorobę bardzo pragmatycznie: nie trzeba panikować, ale nie wolno jej też bagatelizować jako „dziwnej plamy”. Dobrze prowadzona twardzina ograniczona daje się uspokoić, a wcześniejsze rozpoznanie zwykle znaczy mniej śladów na lata. To najuczciwsza rzecz, jaką można o niej powiedzieć.